Modifications statutaires validées
Des modifications des statuts généraux de la CARMF ont été approuvées par arrêté du 18 septembre 2017 du ministère des Solidarités et de la santé, (Journal officiel du 26 septembre 2017). Elles modifient l’organisation des élections de vos représentants auprès de la CARMF.
Une nouvelle carte électorale
La principale modification statutaire concerne la redéfinition des circonscriptions régionales. D’une carte correspondant aux régions de Sécurité sociale, la CARMF va progressivement adopter une nouvelle répartition qui s’appuie sur les contours des nouvelles grandes régions administratives françaises telles que définies par la réforme
territoriale de 2015, à quelques petites différences près : les Dom-Tom et les affiliés résidant à l’étranger seront en 2021 rattachés à Paris au lieu de Bordeaux ou Marseille jusqu’à présent. La Corse, jusqu’alors rattachée à Marseille, restera au sein de la nouvelle circonscription régionale Provence-Alpes-Côte d’Azur et Corse.
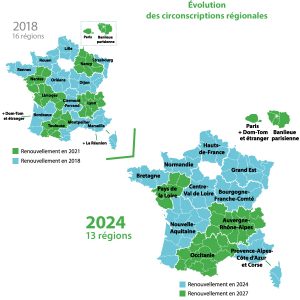
Une mise en place progressive jusqu’en 2024
Certaines circonscriptions actuelles ayant vocation à être regroupées n’étant pas renouvelées en même temps, la mise en application des modifications statutaires sera étalée jusqu’en 2024.
Pour 2018, il n’y aura pas de changement visible de la carte électorale. Toutefois, pour préparer les premiers regroupements de circonscriptions qui interviendront en 2021, les actuelles régions de Clermont-Ferrand, Montpellier, et les Dom-Tom / étranger, dont les mandats de délégués viennent à échéance en 2018, n’offriront exceptionnellement que des mandats de trois ans.
En 2021, Clermont-Ferrand sera fusionnée avec la région de Lyon au sein de la nouvelle circonscription régionale Auvergne-Rhône-Alpes, Montpellier avec Toulouse au sein de la nouvelle circonscription régionale Occitanie, les Dom – Tom / étrangers avec Paris, et retrouveront des mandats de six ans.
Toujours en 2021, ce sont les actuelles régions de Nancy et Limoges qui offriront à leur tour des mandats de trois ans, renouvelés en 2024 une fois les régions fusionnées dans les circonscriptions régionales respectives Grand Est (comprenant également l’actuelle région Strasbourg) et Nouvelle Aquitaine (intégrant également la région de Bordeaux).
Moins de délégués…
Ce sont les statuts qui définissent le nombre de délégués appelés à représenter les affiliés dans chaque collège . Pour les collèges cotisants et retraités, ce nombre est directement lié à l’effectif respectif dans chaque circonscription. Comme ce nombre a cru ces dernières années et aurait dû dépasser 1 000 postes en 2018 tous collèges confondus, le Conseil d’administration a souhaité le réduire de plus de la moitié. Les collèges des conjoints survivants retraités et des bénéficiaires du régime invalidité-décès ne sont pas visés par cette mesure et conservent deux postes de délégués par région.
… mais davantage d’administrateurs pour les régions les plus peuplées
Le Conseil d’administration attribuera des seconds postes d’administrateurs aux régions les plus peuplées au 30 juin de l’année précédant les élections. Les premières attributions interviendront en 2021 et, à terme, six seconds postes seront disponibles.
| Statistiques au 1er juillet 2017 |
Collège | Avant | Après (à terme) |
| Délégués | Cotisants | 602 | 244 |
| Retraités | 333 | 110 | |
| Conjoints survivants | 34 | 34 | |
| Bénéficiaires du régime ID | 34 | 34 | |
| Total | 1 003 | 422 | |
| Administrateurs élus | Tous collèges | 23 | 24 |
Des pertes de mandat moins fréquentes
Dorénavant, les délégués et administrateurs qui changent de catégorie (cotisant devenant retraité, conjoint bénéficiaire de la rente temporaire devenant retraité, médecin invalide devenant retraité…) conservent leur mandat jusqu’au terme des trois ans suivant leur élection et jusqu’à son terme si la durée restant à courir est inférieure à trois ans.
Par contre, les règles sont inchangées dans les autres cas (démission, changement de circonscription électorale ou décès) où la perte de mandat est effective selon les règles antérieures.
D’autres modifications adoptées
- Des modifications rédactionnelles ont permis notamment une mise en conformité des statuts avec les textes législatifs et réglementaires (notamment le décret n°2015-889 du 22 juillet 2015) :
- il est désormais possible de procéder à des élections par vote électronique, et non plus exclusivement sur papier ;
- le nombre de postes d’administrateurs est désormais limité à vingt-cinq, et la cooptation n’est plus possible.
- Le collège des retraités dispose d’un troisième poste d’administrateur, dès 2018.
- Le nombre d’administrateurs désignés par le Conseil de l’Ordre des médecins pour siéger au Conseil d’administration est ramené de deux à un.
Dr BLONDEL
